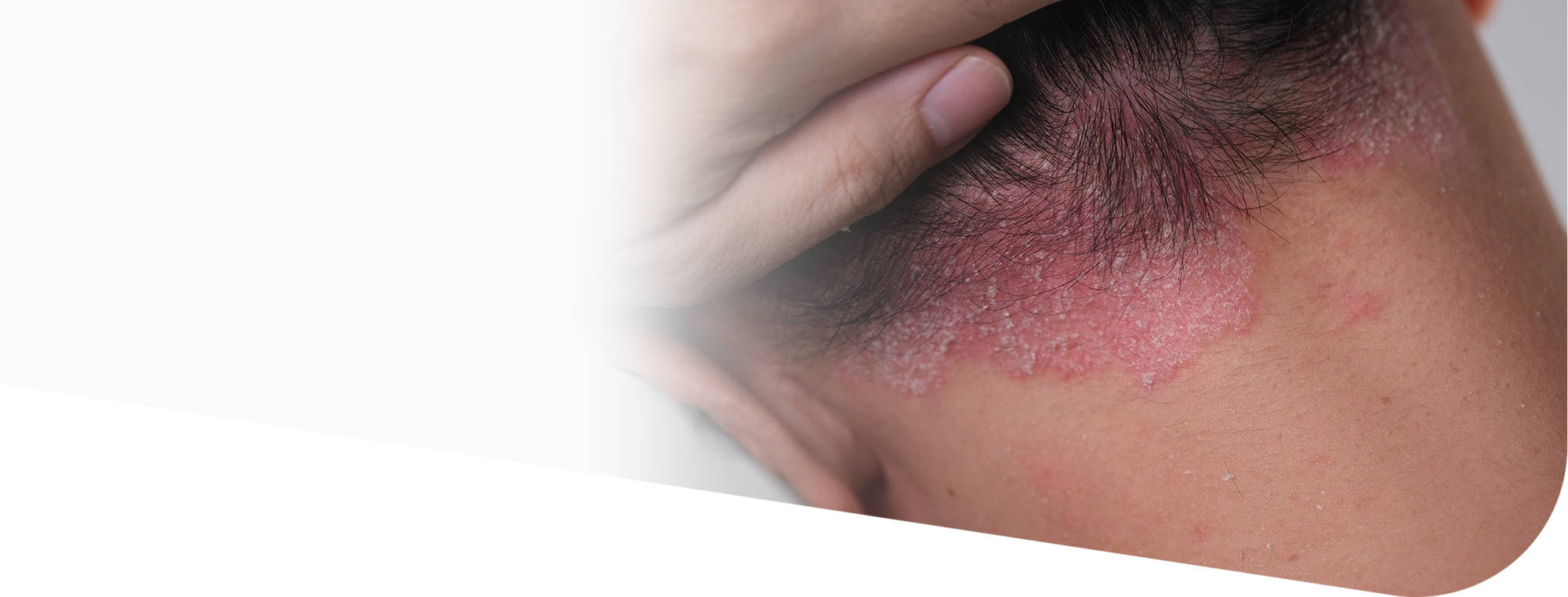
Псориаз
Содержание
Псориаз — хроническое иммуноассоциированное (связанное с иммунной системой) заболевание кожи. В этой статье рассказываем, почему он развивается, как диагностировать и возможно ли вылечить.
Что такое псориаз и как он выглядит
Псориаз — аутоиммунное заболевание, развитие которого связывают с наследственностью, патологиями нервной и эндокринной систем, а также с воздействием окружающей среды [1]. Псориаз не заразен — он не передаётся воздушно-капельным путём или при контакте с больным. Заболевание носит хронический характер, когда периоды ремиссии сменяются рецидивами [1].
Отчего возникает псориаз у взрослых
Псориаз — это заболевание, которое развивается под влиянием нескольких причин одновременно. Считается, что важную роль играет сочетание внутренней предрасположенности и внешних факторов [1].
Главные причины [1]:
- Наследственность. Склонность к псориазу может передаваться от родителей к детям. Учёные обнаружили специальные гены (так называемые PSORS), которые увеличивают риск развития болезни.
- Сбой в работе организма. Пусковым механизмом часто становятся нарушения в иммунной, эндокринной, нервной системах.
- Внешние факторы. Болезнь могут спровоцировать неблагоприятные воздействия. Основными триггерами, запускающими болезнь, считаются [2]:
- Солнечные ожоги.
- Травмы.
- Вирус иммунодефицита человека.
- Психоэмоциональный стресс.
- Некоторые лекарственные средства, например пероральные гормональные контрацептивы и иммуностимуляторы.
- Ожирение.
- Злоупотребление алкоголем.
- Курение.
«Примерно треть клинических случаев псориаза — это болезнь у детей» [3].Дворянкова Евгения Викторовна, д. м. н., ведущий научный сотрудник лаборатории молекулярно-генетических проблем дерматологии ФГБУН ЦТП ФХФ РАН
Виды псориаза
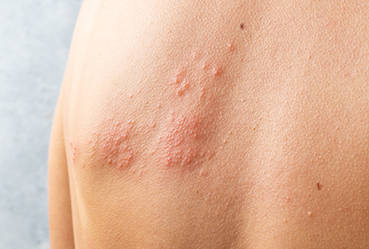
Обыкновенный (вульгарный) псориаз [1]
Кожную картину определяют бляшки неправильной формы и разных размеров. Они формируются в результате слияния отдельных узелковых высыпаний, имеют розово-красную окраску с хорошо очерченными краями и характерное серебристое шелушение на поверхности. Как правило, высыпания находятся на волосистой части головы, в области локтей и коленей, а также на крестце и пояснице.
Стойкий акродерматит [1]
Клиническая картина при этой форме псориаза характеризуется поражением кончиков пальцев. Основными визуальными признаками служат интенсивное покраснение (эритема) и отёк тканей, на фоне которых образуются многочисленные пустулы. Они имеют тенденцию к слиянию, формируя обширные участки, визуально сравниваемые с «гнойными озёрами». По мере развития заболевания наблюдается утолщение концевых фаланг и развитие дистрофии ногтевых пластин.
Артропатический псориаз [1]
При артропатическом псориазе поражение суставов может возникнуть как параллельно с появлением бляшек, так и задолго до них. С развитием заболевания обострения часто протекают совместно, затрагивая и кожу, и опорно-двигательный аппарат. Пациент испытывает болевые ощущения, подвижность суставов ограничивается, появляется утренняя скованность движений, отёки, покраснение кожи над поражёнными суставами.
Экссудативный псориаз [1]
Характерен для пациентов с нарушениями метаболизма (ожирение, сахарный диабет, гипотиреоз). Ключевая особенность этой формы — интенсивное пропотевание жидкости (экссудация) в зоне воспаления. Образующийся серозный экссудат пропитывает чешуйки, формируя на поверхности бляшек плотные серовато-жёлтые корки.
Ладонный и подошвенный пустулёз [1]
При ладонном и подошвенном пустулёзе высыпания располагаются на поверхности сводов стоп и ладонях. Бляшки резко очерчены, на их фоне в большом количестве появляются пустулы.
Обратный (инверсный) псориаз [1]
При инверсном псориазе появляются типичные для обыкновенного псориаза высыпания с одной особенностью: сыпь располагается преимущественно на сгибательных поверхностях конечностей.
Генерализованный пустулёзный псориаз [1]
Тяжёлая и редкая форма псориаза, которая развивается внезапными приступами. Сначала на коже появляются обширные красные воспалённые участки, на их фоне возникает множество мелких гнойников. Эти пустулы «стерильные», то есть в них нет инфекции — это следствие воспаления внутри организма. Высыпания могут появляться как на уже поражённых псориазом участках, так и на совершенно здоровой коже. Гнойники быстро растут, сливаются между собой, образуя большие площади поражения.
Болезнь протекает, как правило, с высокой температурой, сильной слабостью и плохим самочувствием. После того как приступ проходит, состояние улучшается. Однако следующий тяжёлый приступ может начаться так же внезапно, без явных предвестников.
Каплевидный псориаз [1]
При этой форме псориаза на коже возникает много мелких высыпаний, по форме и размеру напоминающих капли. Эти капли ярко-красного цвета, немного уплотнены, шелушатся. Чаще всего каплевидный псориаз встречается у детей и подростков. Обычно он развивается через 1–2 недели после перенесённой стрептококковой инфекции и может трансформироваться в вульгарный псориаз.
Симптомы и стадии псориаза
Специалисты выделяют три стадии псориаза [1].
Прогрессирующая стадия — это период, когда болезнь активно развивается. Для неё характерно [1]:
- Появление новых высыпаний и увеличение размеров существующих бляшек.
- Образование псориатических элементов на месте любых повреждений кожи — царапин, ссадин или даже солнечных ожогов.
- Ярко-розовый цвет высыпаний, они обильно покрыты серебристо-белыми чешуйками.
- Красный ободок вокруг бляшек — это зона активного воспаления и роста.
Стационарная стадия [1] — в этой фазе болезнь замирает. Новые высыпания перестают появляться, бляшки становятся более плотными, их цвет меняется на синюшно-красный. Чешуйки полностью покрывают поверхность высыпаний.
Стадия регресса [1] — фаза постепенного исчезновения симптомов:
- Шелушение значительно уменьшается или полностью прекращается.
- Бляшки начинают рассасываться, чаще всего — от центра к краям.
- На месте рассосавшихся высыпаний могут оставаться временные светлые или, наоборот, более тёмные пятна.
- Уплотнение кожи в области бывших бляшек постепенно сходит на нет.
Диагностика псориаза
Диагноз устанавливается на основании клинических проявлений. Возможные жалобы пациентов — высыпания, зуд, чувство сдавливания кожи [1]. При сборе анамнеза врач уточнит, была ли эта болезнь у родственников. Основой для постановки диагноза является визуальный осмотр кожных покровов, а также наличие псориатической триады [1]. Это три ключевых симптома, которые врач может увидеть, если будет аккуратно скоблить псориатическую бляшку. Они проявляются последовательно, один за другим [1]:
- Феномен «стеаринового пятна»
Если слегка поскоблить поверхность бляшки, шелушение резко усилится. Чешуйки становятся мелкими и обильными, а сама поверхность начинает напоминать растёртую каплю стеарина (парафина). - Феномен «терминальной плёнки»
Если продолжать удалять все чешуйки, под ними откроется совсем тонкая, гладкая и блестящая красноватая кожа, напоминающая полиэтиленовую плёнку. - Феномен «кровяной росы»
При дальнейшем, уже очень осторожном поскабливании этой плёнки на её поверхности проступают мелкие, не сливающиеся друг с другом капельки крови, похожие на росу.
Кроме того, врач может назначить лабораторные анализы, различные инструментальные исследования по показаниям [1].
Лечение псориаза
Схему терапии разрабатывает врач, исходя из формы и стадии заболевания.
Для наружной терапии при псориазе могут назначаться кортикостероиды для местного применения [1]. К этой группе препаратов относятся Целестодерм-В® Крем и Целестодерм-В® Мазь. Их действующее вещество — бетаметазон. Он способствует уменьшению воспалительной реакции, отёка и раздражения в месте нанесения, а также обладает противовоспалительным и противоаллергическим действием. Препараты могут применяться по показаниям у взрослых и детей старше 6 месяцев [4, 5].
Также врач может рекомендовать системные препараты или терапию иммунодепрессантами [1].
Профилактика псориаза
В профилактику обострений входит предупреждение стрессов и простудных заболеваний, санация хронических очагов инфекции в организме. [1] Людям с предрасположенностью стоит избегать внешних триггеров, способных запустить болезнь.
Лекарственное средство Целестодерм — безрецептурный препарат. Перед применением рекомендовано проконсультироваться с врачом.
Список источников
- Клинические рекомендации «Псориаз». 2023.
- Справочник MSD. Shinjita Das et al. Псориаз.
- Дворянкова Е. В. и соавт. Ключевые аспекты псориаза у детей. 2020. DOI: 10.31550/1727-2378-2020-19-10-16-21.
- Листок-вкладыш к препарату Целестодерм-В® Крем.
- Листок-вкладыш к препарату Целестодерм-В® Мазь.
CHD-20260112-90

Статьи
В наших статьях вы сможете найти ответы на самые часто задаваемые вопросы о кожных заболеваниях

.png)