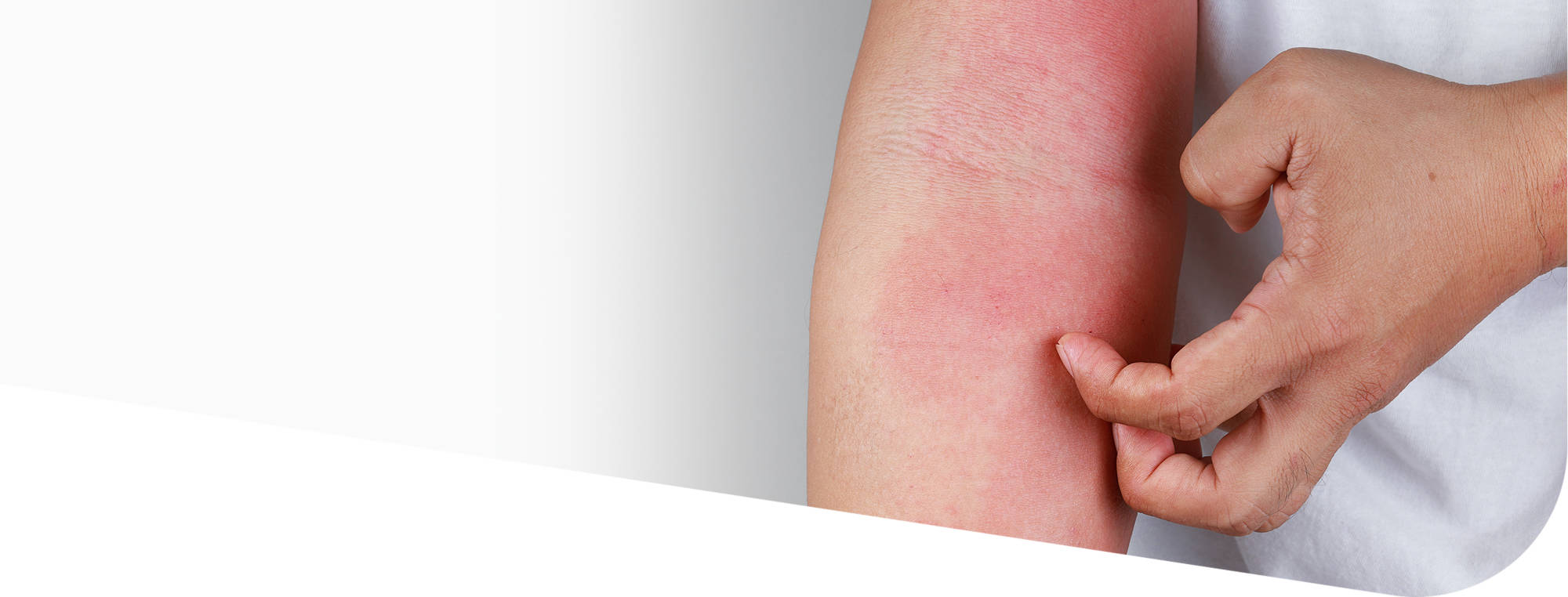
Атопический дерматит
Содержание
- Что такое атопический дерматит
- Причины атопического дерматита и факторы риска
- Симптомы атопического дерматита
- Диагностика атопического дерматита
- Лечение атопического дерматита
- Профилактика атопического дерматита
Атопический дерматит (АтД) — мультифакторное, генетически детерминированное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением, возрастными особенностями локализации и морфологии очагов поражения.
Им страдают до 20% детей и 2–8% взрослых[1].
Что такое атопический дерматит
Атопический дерматит — это рецидивирующее воспалительное заболевание кожи[1]. Периоды его обострения чередуются с ремиссиями[2]. Своевременная диагностика и правильное лечение помогают затормозить развитие патологических процессов.
«Согласно концепции “атопического марша”, у пациентов с атопическим дерматитом и пищевой аллергией может произойти последовательное развитие других атопических заболеваний — аллергического ринита и бронхиальной астмы на протяжении жизни»[1].Клинические рекомендации «Атопический дерматит», 2024
Атопический дерматит — общий диагноз, который объединяет множество проявлений. Так, клинически к АтД относятся почесуха Бенье, сгибательная, детская, аллергическая экземы, атопический, диффузный и неуточнённый (неясного происхождения) нейродерматит[1].
Причины атопического дерматита и факторы риска
К появлению АтД может привести множество причин:
- Генетические факторы[3]. Если в семье атопический дерматит есть у взрослых, стоит внимательнее относиться к возможности возникновения АтД у ребёнка и соблюдать меры профилактики ещё во время беременности.
- Нарушение защитных свойств кожи[3]. Кожа становится чувствительной к внешним раздражителям, нарушение барьера способствует развитию воспаления и повышает риск вторичных инфекций[1].
- Иммунологические механизмы[3]. АтД сопровождается гиперактивным иммунным ответом и повышенной выработкой IgE[1].
- Экологические и климатические особенности[3]. Слишком холодный климат, бытовые или пищевые аллергены, стресс могут спровоцировать обострение заболевания[1].
Симптомы могут вызвать и внешние триггеры[3]:
- Частый приём душа и ванны;
- Мыло со скрабирующими частицами;
- Повышенное потоотделение;
- Разрастание на коже колоний золотистого стафилококка;
- Одежда из грубых тканей и шерсти.
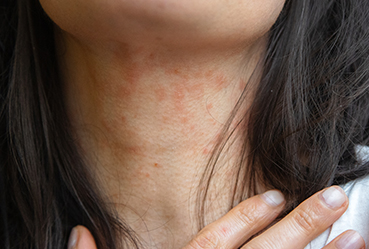
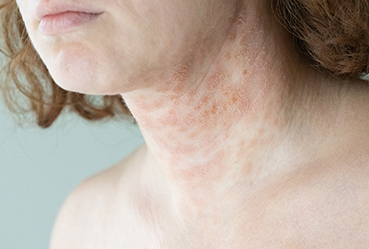
Симптомы атопического дерматита
Клинические симптомы атопического дерматита по-разному проявляются в зависимости от возраста заболевшего[1].
- Младенческий период (до 2 лет). Характерны ярко-красные мокнущие высыпания в основном на лице, в зоне роста волос, в кожных складках.
- Детский период (2–13 лет). Наблюдается появление сухих, красных, зудящих, шелушащихся бляшек в локтевых и коленных складках.
- Подростковый и взрослый период (старше 13 лет). Сухость, шелушение, трещины на руках, ногах, шее, за ушами, гиперкератоз на плечах и предплечьях.
Основные симптомы атопического дерматита[1]:
- Сильнейший зуд, усиливающийся в ночное время;
- Покраснение и отёчность участков кожи;
- Расчёсы, повреждающие целостность кожи;
- Различные кожные изменения — узелки (папулы), пузырьки (везикулы), мокнутие, корочки и т. д.;
Степени тяжести АтД
Лёгкое течение болезни сопровождается небольшими кожными изменениями, слабым зудом и нечастыми обострениями (несколько раз в год, обычно зимой). Длительные периоды ремиссии — до 10 месяцев. Такая форма эффективно поддаётся лечению[1].
Среднетяжёлое течение характеризуется более обширными поражениями кожи, частыми острыми периодами (3–4 раза в год) и короткими ремиссиями (2–3 месяца). Заболевание труднее поддаётся терапии[1].
Тяжёлое течение проявляется распространёнными высыпаниями, сильнейшим зудом, частыми обострениями (пять и более раз в год). Ремиссии короткие (1–1,5 месяца), терапия даёт слабый эффект[1].
Осложнённые формы АтД
Атопический дерматит нередко осложняется вторичным инфицированием кожи[1]. Чаще всего присоединяется бактериальная флора (стафило- и стрептодермия), реже — грибковая (дерматофиты, дрожжи), вирусная (герпес, ВПЧ)[1]. Это утяжеляет течение заболевания, затрудняет лечение.
Возможны сопутствующие осложнения: увеличение лимфоузлов (лимфоаденопатия), поражения глаз, а также психоэмоциональные нарушения — бессонница, раздражительность, тревожность, депрессивные состояния[1].
Диагностика атопического дерматита
Диагностика проводится на основе[1]:
- Клинических критериев. Оценивают зуд, расположение высыпаний, характер течения, наличие аллергии у членов семьи. Дополнительные критерии — сухая кожа, складчатые стопы и ладони, начало заболевания до двух лет и другие признаки.
- Лабораторных исследований. Проводятся анализы крови и мочи, аллергопробы (кожные тесты) и т. д. В ходе диагностики важно исключить другие заболевания, например псориаз, контактный дерматит.
Лечение атопического дерматита
Общие принципы терапии атопического дерматита[3]:
- Устранение триггеров;
- Восстановление кожного барьера;
- Контроль воспаления;
Направления лечения[1]:
- Базовый уход. Очищение кожи мягкими средствами, ежедневное использование эмолентов (веществ, которые смягчают и увлажняют кожу).
- Местная противовоспалительная терапия. Кортикостероиды короткими курсами, ингибиторы кальциневрина для чувствительных зон (лицо, шея).
- Системная терапия. Антигистаминные препараты, антибиотики при присоединившихся бактериальных инфекциях, иммунодепрессанты, фототерапия UVB-лучами.
Профилактика атопического дерматита
Первичная профилактика направлена на предотвращение развития заболевания у предрасположенных лиц. Она включает грудное вскармливание в первые 4–6 месяцев жизни, исключение аллергенных продуктов из рациона беременных с пищевой аллергией, введение прикорма в «окно толерантности» (4–6 месяцев), использование низкогидролизных или адаптированных смесей по показаниям, исключение контакта с табачным дымом, контроль влажности и чистоты воздуха[1].
Вторичная профилактика проводится у пациентов с уже диагностированным атопическим дерматитом. Она заключается в обучении пациентов и их семей, консультировании по снижению факторов риска обострений (стресс, инфекции, раздражители), подборе косметических средств для щадящего ухода за кожными покровами и волосами, исключении провоцирующих триггеров[1].
Третичная профилактика направлена на предупреждение осложнений и тяжёлых обострений, включает рациональный уход за кожей, персональный подход к иммунизации[1].
Основные меры профилактики:
- Использование гипоаллергенной косметики и бытовой химии.
- Увлажнение кожи эмолентами 1–2 раза в день.
- Ношение одежды из натуральных тканей.
- Частое проветривание помещений, мытьё полов.
- Исключение пищевых аллергенов (при установленной аллергии).
- Контроль стресса и режима дня.
- Ограничение перегрева и переохлаждения кожи.
Вся предоставленная информация носит справочный характер и не заменяет профессиональной консультации специалиста. При наличии жалоб для диагностики и назначения лечения обращайтесь к врачу.
Список источников
- Клинические рекомендации «Атопический дерматит» — 2024
- Березина А. С. и соавт. Атопический дерматит. Особенности патогенеза, клиники, диагностики // Вестник СурГУ. Медицина. 2023. № 2.
- Атопический дерматит. Справочник Msd
- Кошкин С. В. и соавт. Атопический дерматит. Библиотека врача-специалиста. Москва: ГЭОТАР-Медиа, 2020
- Листок-вкладыш Тридерм® Крем
- Листок-вкладыш Тридерм® Мазь
CHD-20260112-90

Статьи
В наших статьях вы сможете найти ответы на самые часто задаваемые вопросы о кожных заболеваниях





.png)